Как контролировать астму во время пандемии COVID. Рекомендации GINA — 2021
GINA — Глобальная инициатива по борьбе с астмой — международная организация, разрабатывающая медицинские протоколы для эффективного лечения этого недуга. Ко Всемирному дню астмы, который отмечается в начале мая, GINA обновила рекомендации о том, каким должен быть контроль астмы во время пандемии COVID-19.
В первые ее месяцы считалось, что люди с бронхиальной астмой (БА) из-за уязвимости дыхательных путей имеют повышенный риск заражения COVID-19 и тяжелого течения самой болезни. Но время и опыт опровергли эту гипотезу. Впрочем, риски никуда не делись.
Контроль астмы во время пандемии COVID-19 улучшился
Сейчас лучшие мировые специалисты, работающие на GINA, считают, что люди с астмой не имеют повышенного риска заражения COVID-19. И систематические обзоры не показали повышенного риска тяжелого течения ковида у таких пациентов.
Также люди с астмой не подвержены повышенному риску смерти, связанной с COVID-19.
К тому же в 2020 году во многих странах наблюдалось снижение количества обострений астмы. А также заболеваний, связанных с гриппом.
Причина такого снижения точно не известна. Специалисты предполагают, что оно может быть связано с усиленным мытьем рук, ношением масок и социальным физическим дистанцированием, которые уменьшили заболеваемость другими респираторными инфекциями.
Кроме того, пандемия коронавируса способствовала улучшению и самого контроля астмы. Ведь теперь многие пациенты могут получать консультации онлайн и наладили оперативную связь со своими врачами. И это хорошие новости.
В чем риски для пациентов с астмой во время COVID-19?
Со всем тем риск смерти от ковида увеличивался у людей, непосредственно перед заболеванием принимавших пероральные кортикостероиды для лечения приступа БА.
Поэтому пациентам важно продолжать выполнять план по контролю астмы. Он снижает риск обострений и сводит к минимуму каждодневную потребность в пероральных кортикостероидах. Следуя плану, можно предотвратить приступы астмы, которые требуют приема этих лекарств в увеличенных дозах.
Поэтому, советуют мировые специалисты, пациенты с астмой должны продолжать принимать назначенные им лекарства от астмы. В том числе ингаляционные и пероральные кортикостероиды, если они входят в план лечения.
Это могут быть препараты, содержащие ингаляционные кортикостероиды отдельно или в комбинации с бета2-агонистом длительного действия, а также дополнительное лечение, включающее биологическую терапию тяжелой формы астмы.
Прекращение приема ингаляционных стероидов часто приводит к потенциально опасному обострению БА. Особенно это касается пациентов с тяжелой формой болезни. Такие люди должны согласовывать все изменения в применении любых лекарств от БА с врачом.
Все пациенты должны иметь письменный план действий при астме
План действий нужен пациенту, чтобы распознать приступ. Знать, как при нем действовать и правильно контролировать прием лекарств. А также для того, чтобы своевременно обращаться за медицинской помощью.
Ведь приступ астмы может быть и смертельно опасным. Именно во время тяжелых обострений болезни может потребоваться короткий курс пероральных стероидов.
К сожалению, пока врачи не имеют четких инструкций относительно того, как отличать обострения БА, вызванные различными возбудителями респираторных вирусных инфекций, такими как риновирусы, грипп или SARS-CoV-2.
По возможности избегайте использования небулайзеров, чтобы уменьшить риск передачи инфекции другим пациентам и медицинским работникам.
Ведь небулайзер может передавать живые выдыхаемые частицы на расстояние не менее метра.
Впрочем, использование небулайзеров в основном ограничивается лечением опасной для жизни БА в отделениях неотложной помощи. Вместо того, чтобы вводить бета-2-агонисты короткого действия при острой астме у взрослых и детей, рекомендуется использовать герметичный дозированный ингалятор и спейсер с мундштуком. Или, в частности у детей, — маску, плотно прилегающую к лицу.

Ознакомьтесь с инструкциями производителя относительно того, можно ли автоклавировать спейсер. Если такая обработка невозможна или под сомнением, каждый спейсер должен использовать только один пациент.
В случаях, когда необходимо использовать небулайзер, следует придерживаться строгих процедур инфекционного контроля.
Нельзя использовать ингаляторы или спейсеры совместно с членами семьи, чтобы не увеличивать риск передачи инфекции.
Спирометрия у пациентов с подтвержденным диагнозом или подозрением на ковид не рекомендуется
Спирометрия может распространять вирусные частицы и подвергать персонал и пациентов риску заражения. На период пандемии не рекомендуется проведение спирометрии и измерений пиковой скорости выдоха в медицинских учреждениях, если в этом нет крайней необходимости.
Если же спирометрия крайне необходима, врачи должны придерживаться строгих мер инфекционного контроля.

Впрочем, в такой ситуации может помочь использование портативных индивидуальных пикфлоуметров — приборов, позволяющих постоянно контролировать пиковую скорость выдоха.
Астма и вакцины от COVID-19
Изучено и используется много типов вакцин от COVID-19. В целом аллергические реакции на вакцины возникают редко.
Текущее мнение заключается в том, что:
- Вакцины Pfizer/BioNThecn и Moderna от COVID-19 следует вводить в медицинских учреждениях. В условиях врачебного наблюдения можно быстро среагировать на анафилаксию, если она произойдет.
- Вакцины не должны вводиться пациентам с историей тяжелой аллергической реакции на полиэтиленгликоль или любой другой ингредиент препарата. Однако, как сейчас считается, вакцины не несут дополнительного риска анафилаксии у пациентов, у которых такая опасная реакция развивалась на пищу, яд насекомых или лекарства.
Впрочем, указанные вакцины могут быть опасными для людей с неконтролируемой астмой. Есть данные, что последняя повышает риск анафилаксии при вакцинации от коронавируса.
Вакцина от COVID-19 рекомендована людям с бронхиальной астмой
При вакцинации людей с БА применяются обычные меры предосторожности. Нужно рассказать врачу о случаях предварительной аллергии на любые компоненты вакцины, если они были.
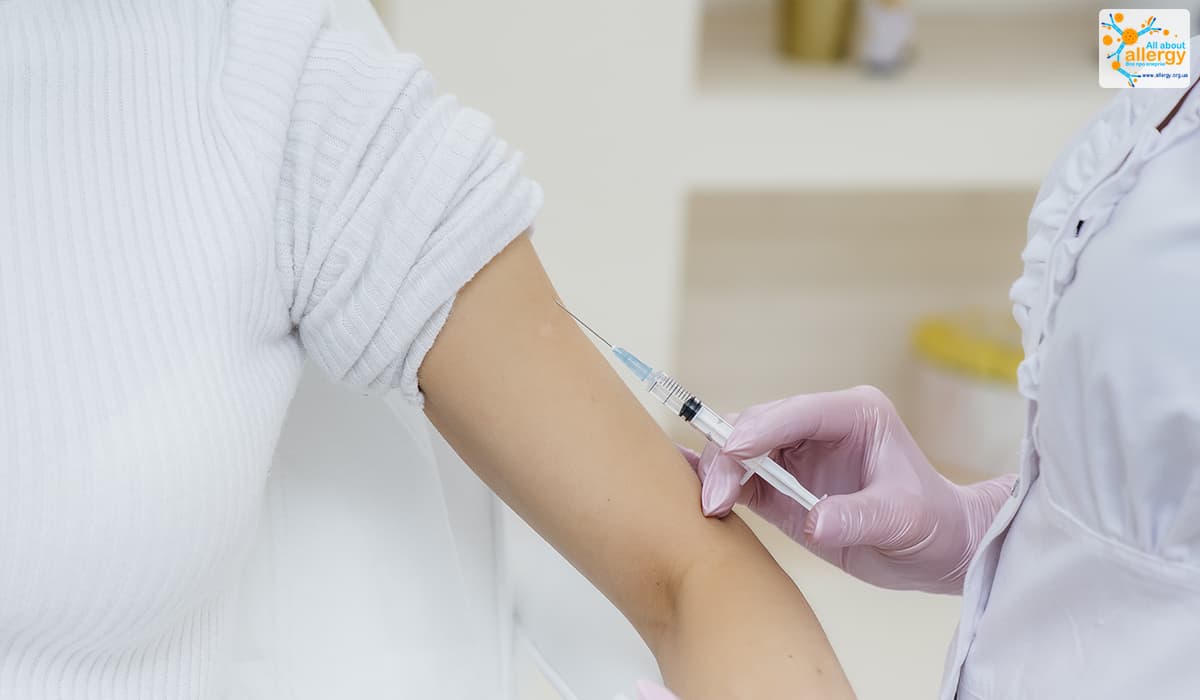
Врач также должен убедиться, что у вас нет повышенной температуры и инфекционного состояния, которые могли бы отложить проведение прививки.
Исходя из преимуществ и рисков, GINA рекомендует вакцинацию против COVID-19 людям, страдающим астмой. При условии соблюдения всех указанных мер предосторожности.
Причем, как советуют Центры по контролю и профилактике заболеваний США (CDC), люди, прошедшие полную вакцинацию от ковида, должны продолжать носить маску в людных местах.
Кроме того, люди с БА должны проходить ежегодную вакцинацию против гриппа. CDC рекомендует проводить ее не ранее чем через 14 дней после прививки от COVID-19 или любой другой болезни. Поскольку данные о безопасности и эффективности противокоронавирусных вакцин, вводимых одновременно с другими, пока отсутствуют.
Людям с тяжелой астмой, которые получают биологическую терапию, GINA рекомендует не проводить это лечение и вакцинацию от COVID-19 в один день. Так в случае возникновения побочных эффектов будет легче определить их причину.

 Стаття рецензована медичним экспертом:
Стаття рецензована медичним экспертом:








